Примерно у 65% людей свод стопы уплощается. Из-за этого она перестает в полной мере выполнять свои функции. Такую патологию называют плоскостопием. Развивается оно еще в детстве и часто становится причиной таких нарушений: как искривление осанки, неровная походка, боли в ногах и спине. Нередко болезнь вызывает деформацию стоп. У некоторых пациентов развивается плоскостопие с артрозом.
Причина болезни
Стопы играют важную роль в обеспечении прямохождения. Для этого у них имеются своды, позволяющие пружинить при ходьбе, что значительно снижает вибрационные и статические нагрузки, а также помогает удерживать равновесие.
Сохранение конфигурации свода обеспечивают связки и мышцы. Если они ослабевают, то стопа становится плоской.

Вероятность развития заболевания повышается в следующих случаях:
- пожилой возраст,
- лишний вес,
- вынашивание ребенка,
- узкая стопа,
- работа, на которой человек большую часть времени стоит.
Плоскостопие может развиться на фоне различных заболеваний: сахарного диабета, рахита, полиомиелита. У некоторых людей имеется генетическая предрасположенность к этой патологии. Чтобы болезнь не проявила себя, следует отказаться от ношения неудобной обуви.

Плоскостопие может развиваться по следующим причинам:
- Врожденная патология. Примерно 3% детей рождается с плоскостопием, но диагноз сразу не ставится. Дело в том, что у всех новорожденных свод очень слабо выражен. Полностью он формируется в течение нескольких лет, поэтому окончательный вердикт врачи могут вынести только к 5 годам.
- Статические нагрузки. Плоскостопие развивается при регулярных избыточных нагрузках на связки и является результатом их ослабления.
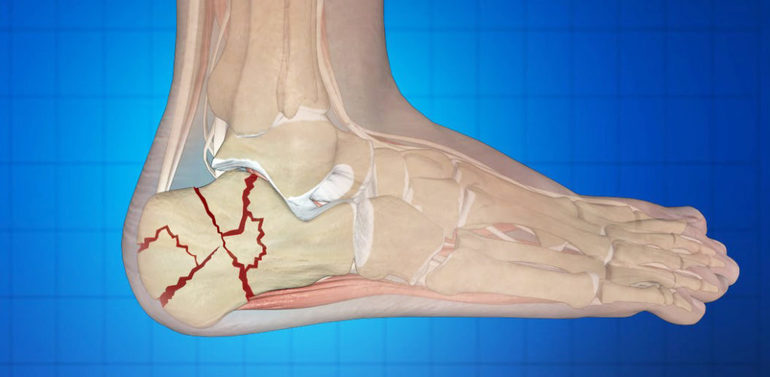
- Различные травмы. Патология нередко формируется после переломов пяточной и предплюсневых костей. Также это может произойти при травме лодыжки.
- Паралич мышц. Он может быть вызван самыми разными причинами.
- Нарушения метаболизма. Чаще всего это происходит на фоне дефицита питательных веществ в организме. Самый яркий пример — рахит у детей из-за недостатка витамина D .
Те же самые причины вызывают артроз. Более того, плоскостопие является фактором, провоцирующим разрушение суставного хряща, уплотнение субхондральной ткани и появлению остеофитов. Голеностопный сустав деформируется, его подвижность ограничивается. Пациент испытывает сильные боли во время движения. Лечить плоскостопие с артрозом очень сложно, поскольку обе болезни протекают тяжелее.
Виды и степени патологии
Примерно в половине случаев во время обследования пациентов врачи выявляют поперечное плоскостопие. Около 30% приходится на продольную патологию. В остальных случаях выявляются комбинированные формы заболевания, характеризующиеся поражением разных отделов стопы.
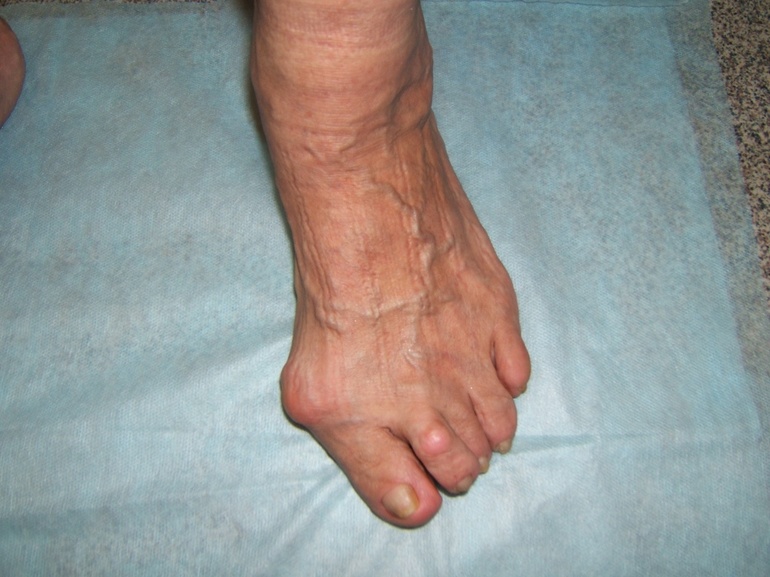
У пациентов в возрасте от 35 до 50 лет чаще всего опускается поперечный свод. При этом из-за расхождения плюсневых костей стопа становится короче, а большой и средний пальцы деформируются. Такая форма плоскостопия очень часто осложняется артрозом плюснефаланговых суставов.
Уплощение продольного свода чаще выявляется у молодых людей. Стопа становится длиннее, но при этом расширяется в средней части. В этом месте ее край подворачивается внутрь. Эта форма заболевания нередко сопровождается артрозом таранно-ладьевидного сустава.
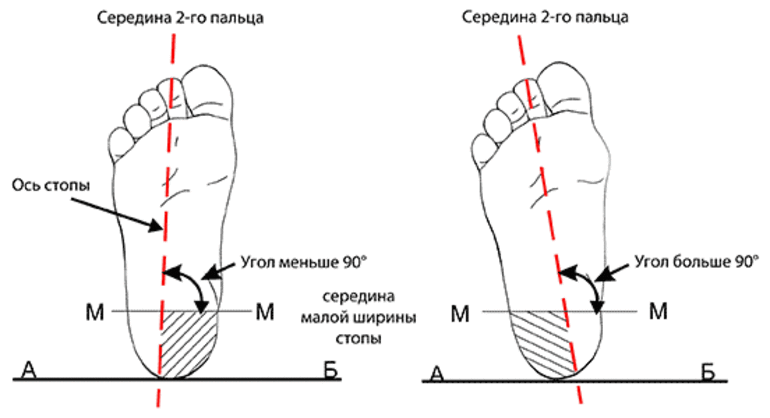
Врачи выделяют 3 степени для продольного и 4 для поперечного плоскостопия. При определении тяжести болезни первого типа учитываются угол и высота свода, а также степень деформации стопы.
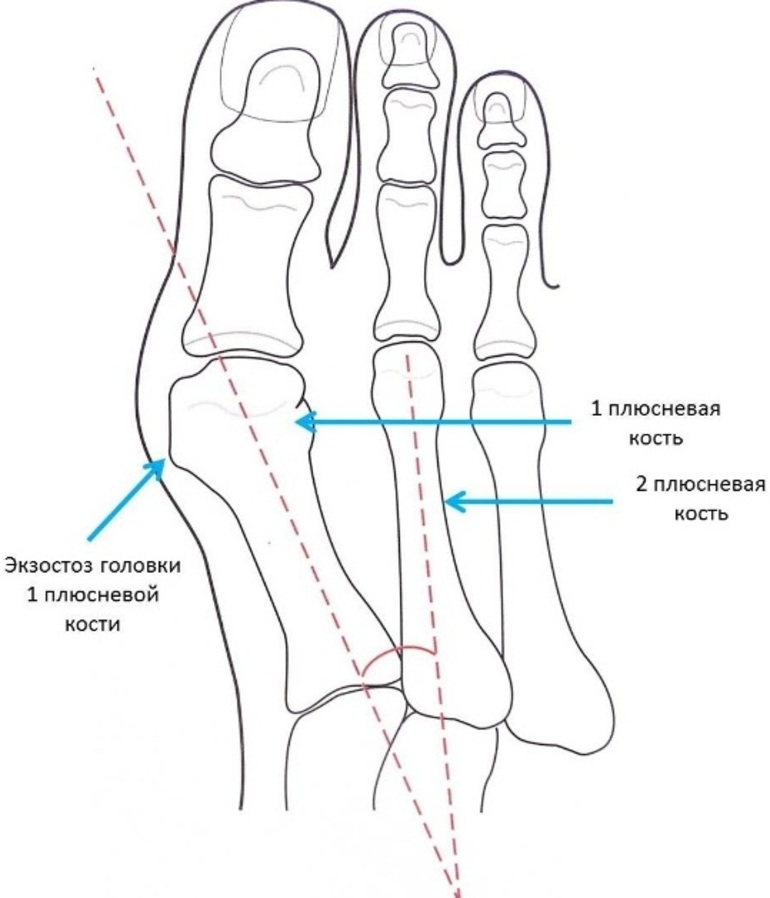
- Высота свода не превышает 35. Угол находится в пределах 140 °. Кости не деформированы.
- Свод опускается ниже 24 мм. Угол увеличивается до 155 °. Развивается артроз таранно-ладьевидного сустава.
- Высота свода меньше 17 мм. Угол превышает 155 °. Развивается деформирующий остеоартроз.
Оценка тяжести поперечного плоскостопия проходит по другим параметрам. Речь идет об измерении угла расхождения 1 и 2 костей плюсы и отклонения большого пальца стопы.
Дегенеративные изменения становятся заметными на рентгене при плоскостопии 2 степени с артрозом. Причем последний также имеет 3 стадии развития. Сначала деформация незначительная, затем выявляется сужение щели между суставными поверхностями.
Вторая степень артроза ознаменуется появлением остеофитов. Их размер может достигать 1 мм. Становятся видны признаки остеосклероза.
Финальная стадия болезни характеризуется полным закрытием суставной щели. Остеофиты крупные и грубые. Сочетаясь с остеосклерозом, они сильно деформируют сустав.
Симптомы плоскостопия с артрозом
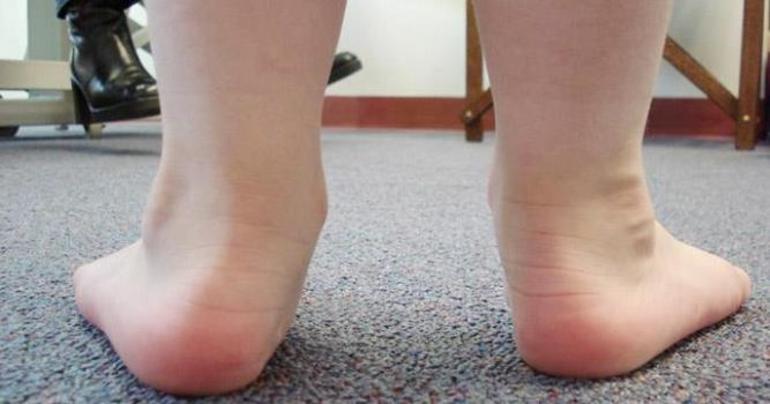
Обе патологии сопровождаются болевыми ощущениями. Пациенты жалуются на быструю утомляемость при ходьбе. Нередко стопы отекают и краснеют. При дальнейшем развитии артроза суставы деформируются.
Различные стадии развития заболевания характеризуются следующими симптомами:
- Продромальная. Больные отмечают быструю утомляемость ног. При длительных статических нагрузках возможно появление болевых ощущений в области голени.
- На стадии перемежающегося плоскостопия боли начинают появляться регулярно в конце дня. Мышцы стопы напряжены. Могут возникать спазмы. Из-за нарушения микроциркуляции крови возникают отеки лодыжек.
- При появлении плоской стопы становится заметным изменение походки. Пациент начинает чувствовать усталость даже после непродолжительной ходьбы.
- Когда развивается плоско-вальгусная деформация, косточка первого пальца начинает выпирать. На подошве появляются грубые натоптыши. Мышцы все чаще скручивает спазм.
- При контрактурном плоскостопии пациент испытывает постоянные боли. Подходка становится неуклюжей. На внутренней поверхности стопы появляются мозоли.
- Продромальная. Больные отмечают быструю утомляемость ног. При длительных статических нагрузках возможно появление болевых ощущений в области голени.
- На стадии перемежающегося плоскостопия боли начинают появляться регулярно в конце дня. Мышцы стопы напряжены. Могут возникать спазмы. Из-за нарушения микроциркуляции крови возникают отеки лодыжек.
- При появлении плоской стопы становится заметным изменение походки. Пациент начинает чувствовать усталость даже после непродолжительной ходьбы.
- Когда развивается плоско-вальгусная деформация, косточка первого пальца начинает выпирать. На подошве появляются грубые натоптыши. Мышцы все чаще скручивает спазм.
- При контрактурном плоскостопии пациент испытывает постоянные боли. Подходка становится неуклюжей. На внутренней поверхности стопы появляются мозоли.
Артроз 2 степени и плоскостопие 2 степени возникают одновременно. Дегенеративные изменения в суставах стопы быстро прогрессируют. Из-за этого к повышенной утомляемости добавляется хруст и ограничение подвижности. Если артроз не лечить, то спустя некоторое время, боли станут постоянными. Из-за того, что суставы почти полностью перестают двигаться, пациенту сложно сохранять равновесие. Нарушается его осанка.
Постановка диагноза
Во время приема пациента врач первым делом осматривает обувь пациента. При продольном плоскостопии подошва будет стачиваться с внутренней стороны, а в норме должна изнашиваться внешняя часть.
При осмотре ноги особое внимание уделяется цвету кожи. Если она имеет синюшный оттенок, то это указывает на венозный застой. Бледный цвет говорит о проблемах с кровообращением.
Также оценивается положение больших пальцев на ногах. Если они отступают от стопы, когда пациент стоит, то это явный признак плоскостопия.
Одного визуального осмотра недостаточно для постановки точного диагноза, поэтому проводятся дополнительные диагностические процедуры. К ним относятся:
- Плантография. Пациенту смазывают подошвы стоп красящим составом и просят встать на чистый лист бумаги. Затем доктор изучает отпечатки.
- Подометрия. Врач измеряет длину и высоту стопы. Полученные данные используются для вычисления подометрического индекса. Он указывается в процентах. У здорового человека результаты подометрии должны находиться в пределах 29 — 31%. Все показатели ниже этих значений указывают на продольное плоскостопие.
- Подография. Этот метод изучения механики ходьбы больного. Во время диагностики пациент должен ходить по железной дорожке в специальной обуви. Врач записывает и анализирует ритмичность шага и его различные фазы.
- Рентгенограмма. Во время диагностики плоскостопия эта процедура проводится под статической нагрузкой. Это позволяет определить степень тяжести заболевания.
Для уточнения отдельных моментов врачи могут прибегнуть к компьютерной томографии. Она позволяет получить детальную информацию о состоянии стопы и ее суставов.
Лечебные мероприятия
На ранних стадиях плоскостопия и артроза врачи стараются использовать консервативные методы лечения. Причем упор делается как на лекарства, так и на ЛФК.
Консервативная терапия
Для устранения болевого синдрома врачи назначают нестероидные противовоспалительные препараты. Их же используют для снятия воспаления, которое обычно сопровождает артроз. К таким препаратам относятся:
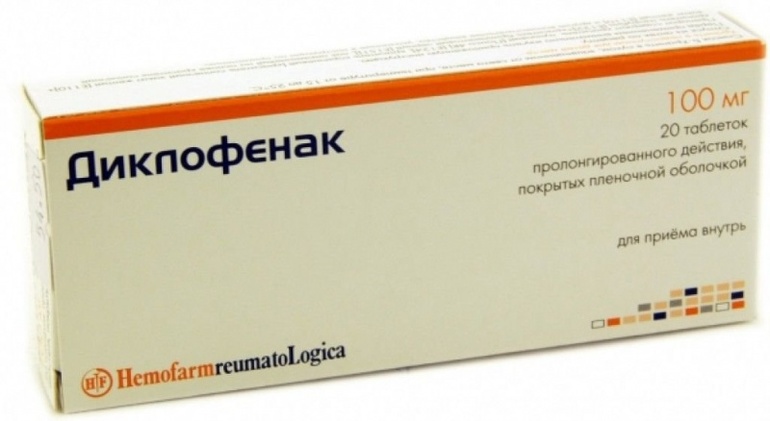
- Диклофенак.
- Кетопрофен.
- Аспирин.
- Ибупрофен.
Если у пациента наблюдаются спазмы и судороги, то ему назначаются миорелаксанты. А для замедления дегенеративных процессов, разрушающих хрящевую ткань, используются хондропротекторы: Румалон, Структум, Терафлекс, Афлутоп.
Когда болезнь не перешла в запущенную форму, с ней вполне можно справиться. Но лечение должно быть комплексным. Это значит, что пациент должен будет носить специальную обувь и делать комплекс упражнений, направленных на укрепления мышцы и связочного аппарата.

Также больным показаны физиотерапевтические процедуры. Речь идет об электрофорезе с лекарственными препаратами, стимулировании мышц стоп электрическим током, воздействии на ноги магнитными полями.
Особое внимание в процессе лечения уделяется массажу. С его помощью можно корректировать свод стопы на начальной стадии плоскостопия.
Оперативное вмешательство
На поздних стадиях плоскостопия и артроза консервативное лечение становится неэффективным. Вернуть пациента к нормальной жизни можно только с помощью операции.
Суть хирургического вмешательства зависит от степени заболевания и наличия осложнений. Чаще всего хирургам приходится убирать вальгусную деформацию.
Для этого они удаляют поврежденные связки, а на их место имплантируют искусственные материалы. Кроме того, во время операции устраняется деформация пяточной и таранной костей.
При лечении пожилых пациентов сложность хирургических процедур увеличивается. Здесь врачам приходится возвращать на место смещенные кости. Причем эффективность операции очень высока. Больные быстро забывают о боли и отеках.
При лечении детей хирурги прибегают к подтараному артроэрезу. Иссечение кости позволяет быстро вернуть свод в норму.
Если у маленького пациента 2 степень плоскостопия, то врачи устанавливают калекс. Во время операции хирург удаляет поврежденную часть кости и заменяют ее имплантатом. Процедура характеризуется малым доступом, поэтому уже через 2 недели ребенок сможет полноценно ходить.
После выписки из больницы все пациенты независимо от возраста должны носить ортопедические стельки и регулярно проходить физиотерапевтические процедуры. Это необходимо для скорейшего восстановления тканей.
Плоскостопие с артрозом может привести к инвалидности и серьезно осложнить жизнь, поэтому при первых признаках болезни нужно обратиться к врачу и соблюдать все назначенные им рекомендации.